A úlcera de Buruli é uma doença tropical crônica contagiosa causada pela bactéria Mycobacterium ulcerans. É uma doença endêmica, ou seja, é encontrada na população residente em uma determinada área. A doença afeta a pele, o tecido subcutâneo, os músculos e os ossos e pode causar incapacidades graves, frequentemente para toda a vida.
A ulceração de burula é uma doença característica de climas tropicais e subtropicais e ocorre principalmente na África, Sudeste Asiático, América do Sul e Austrália. Depois da tuberculose e da hanseníase, é a terceira micobacteriose mais comum no mundo, podendo-se constatar que esse problema não é incomum. Além disso, em 2015, a OMS registrou vários milhares de casos em mais de uma dezena de novos países, mas, mesmo assim, foi anunciado que o número total de casos havia diminuído nos últimos anos. Deve-se mencionar que a úlcera de burula na maioria dos casos é diagnosticada em crianças antes dos 15 anos. No entanto, nenhuma predisposição de gênero para a doença foi revelada.
Úlcera de Burula: causas
Mycobacterium ulcerans causa infecção por um mecanismo desconhecido. Há relatos de que a doença ocorre em decorrência de superinfecção de feridas cutâneas. Algumas pessoas acreditam que as bactérias podem ser transmitidas por percevejos aos animais. No entanto, essas são apenas hipóteses, já que pesquisas estão em andamento para explicar a patogênese detalhada.
Úlcera de Buruli - sintomas e curso clínico
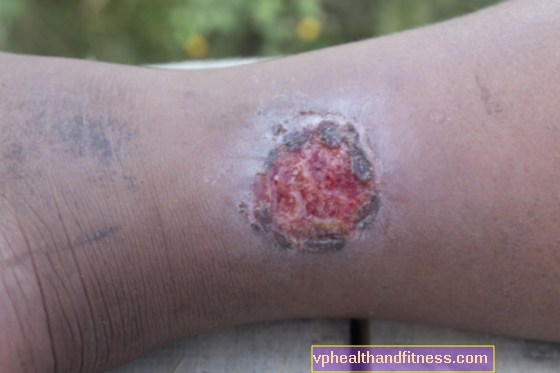
O curso da doença pode ser diferente para cada uma das áreas endêmicas, mas o quadro clínico da úlcera de Buruli apresenta várias características distintas que podem ser vistas em cada uma delas. A doença se manifesta inicialmente como um nódulo indolor, placa ou endurecimento que aparece nas extremidades (um pouco mais frequentemente nos membros inferiores do que nos superiores), deslizando contra a pele e, possivelmente, com um leve inchaço. Com o tempo, a lesão se transforma em úlceras cada vez mais profundas, que gradativamente causam necrose da pele, tecido subcutâneo e tecidos moles. A úlcera é delimitada por uma borda plana e elevada.
De acordo com a OMS, a úlcera de Burula foi dividida em 3 categorias. O primeiro é quando apenas uma pequena mudança é visível na pele, o que não danifica o revestimento. Se o tratamento adequado não for implementado desde o início, após cerca de 4 semanas, desenvolverá o segundo estágio, que inclui nódulos ulcerados e não ulcerados, que podem ser acompanhados de inchaço. A terceira categoria, a mais perigosa, inclui a inflamação dos ossos, músculos, articulações e todas as mudanças destrutivas dentro deles.
Em mais de 70% dos casos, a doença é diagnosticada na fase da úlcera.
As feridas demoram muitos meses para cicatrizar e o processo geralmente envolve a formação de quelóides. Na maioria das vezes, a doença tem consequências permanentes na forma de contraturas musculares, deformação das articulações ou mesmo de membros inteiros. Parece que uma destruição tão grave do tecido causa uma resposta sistêmica do organismo. No entanto, a bactéria responsável por sua formação produz uma substância chamada micolactona. Essa toxina causa imunossupressão local, ou seja, as células que deveriam defender o corpo humano contra patógenos são inativadas e, portanto, não podem participar dos processos responsáveis pela formação da dor ou da febre.
Leia também: AMEBOSE (amebíase) - doença tropical Doença de Chagas - causas, sintomas, tratamento Malária - uma doença tropical mortal. Quanto você sabe sobre febre?Como faço para localizar uma úlcera de burula?
Na grande maioria dos casos, um médico experiente na área endêmica é capaz de diagnosticar uma úlcera de Burula com base no quadro clínico. Existem quatro métodos laboratoriais disponíveis para diagnosticar a doença. O teste mais utilizado é o teste PCR, que possibilita a detecção do DNA bacteriano na amostra testada. Além disso, a ulceração de Burula pode ser identificada por cultura de células, exame histopatológico ou análise direta de material biológico ao microscópio. Atualmente, está em andamento um trabalho para introduzir um método moderno que auxilie no diagnóstico da doença. É contar com testes que detectem a citada micolactona no material coletado do paciente. Esse exame é mais sensível que o exame microscópico e, devido à sua simplicidade, pode ser amplamente utilizado em áreas onde diagnósticos mais complexos não estão disponíveis.
Úlcera de Buruli: do que deve ser diferenciada?
Dependendo da idade do paciente, da extensão da lesão, da latitude em que está localizada e das doenças que a acompanham, várias entidades patológicas devem ser gradualmente excluídas, que podem se assemelhar à úlcera de Burula. As lesões nodulares iniciais podem assemelhar-se, mas não se limitam a, furúnculo, lipoma, lesões fúngicas ou outras infecções da pele ou do tecido subcutâneo.
Na Austrália, as lesões papilares podem indicar uma picada por vários insetos típicos da área.
O inchaço que aparece na úlcera de Burula pode se assemelhar à celulite, infecção bacteriana da pele e do tecido subcutâneo em que, ao contrário da doença em questão, o paciente se queixa de dor e febre alta.
Em pacientes mais velhos com história de ulceração dos membros inferiores, deve ser diferenciado de, inter alia, alterações no curso da insuficiência venosa crônica ou, por exemplo, de alterações isquêmicas causadas por aterosclerose ou diabetes.
Em áreas de clima tropical, é importante lembrar sobre as lesões de pele que aparecem no curso da leishmaniose cutânea, oncocercose ou úlcera mole causada por Haemophilus ducreyi.
A história médica coletada corretamente desempenha um papel muito importante no diagnóstico de úlceras de Burula. Mesmo que estejamos em uma área não endêmica para esta entidade patológica, devemos lembrar que hoje em dia muitas pessoas decidem viajar para os cantos mais remotos do mundo, onde é possível “pegar” muitas doenças que não são encontradas em nossa terra natal.
Úlcera de Burula: tratamento e prognóstico
No tratamento das úlceras de Burula, o papel mais importante é diagnosticar a doença o mais rápido possível e implementar a terapia apropriada o mais rápido possível. A doença progride gradualmente e você deve fazer tudo o que puder para evitar as complicações mais graves que podem levar à incapacidade permanente.
As recomendações atuais são baseadas em uma combinação de antibióticos rifampicina e estreptomicina por oito semanas. Este tratamento deve preceder qualquer tratamento cirúrgico. O tempo de tratamento e o tipo de antibiótico são iguais para todos os pacientes, independentemente do estágio da doença. Apenas mulheres grávidas são aconselhadas a mudar de estreptomicina para claritromicina.
O tratamento cirúrgico às vezes é necessário, o que envolve principalmente a remoção do tecido morto e o tratamento de todas as feridas. Alguns pacientes às vezes requerem reabilitação apropriada, o que infelizmente é impossível em algumas partes do mundo.
A doença, além do fato de que às vezes pode levar a danos permanentes ao corpo, raramente é fatal. A ulceração de burula pode ser mais agressiva em pacientes infectados pelo HIV e o efeito do tratamento pode não ser tão satisfatório quanto em indivíduos imunocompetentes.
Vale a pena saberExiste alguma profilaxia que possa prevenir a ulceração de Burula?
Até que a via precisa de transmissão da bactéria que causa a ulceração de Burula seja conhecida, a profilaxia adequada não pode ser implementada. Foi relatado que a vacina BCG fornece imunidade de curto prazo a micobactérias patogênicas, mas o uso rotineiro dessa vacina na prevenção de úlcera de Burula não se mostrou eficaz. A única maneira é observar e educar ativamente os habitantes de áreas endêmicas Mycobacterium ulceransbem como o diagnóstico rápido e verificação de todas as alterações suspeitas que aparecem na pele.
Artigo recomendado:
Médico da TRAVEL MEDICINE - consulte um médico antes de ir para os trópicos